血糖値が高いと指摘されても、症状がない場合は、受診が必要であるか迷うものです。
受診を考えるときは、感覚ではなく、空腹時血糖値とHbA1cの数値を判断材料にします。
本記事では、血糖値が高いと指摘された場合に受診を検討する目安となる数値基準と、その背景となる考え方を紹介します。
- 自覚症状がなくても受診を検討する血糖値とHbA1cの数値基準
- 境界型で放置が危険な理由と、将来の合併症リスク
- 喉の渇き、頻尿、体重減少など受診を検討したい体のサイン
- 受診の利点と、自己流のみで抱え込む落とし穴
- クリニックの選び方、初診時の持ち物リスト
迷っている今の気持ちをそのままにせず、数値を手がかりに受診を考える目安を一緒に確認していきましょう。
高血糖は症状がなくても進行するため数値で受診を判断する
健康診断で血糖値が少し高いといわれても、体調に変化がないと、受診が必要かどうか迷ってしまいます。
忙しい毎日、今は様子見で良いと考えるのは、ごく自然な反応です。
しかし、血糖値の異常は、症状が出ないまま進行するという特徴があります。
全身に張り巡らされた血管は、道路や水道のような体内インフラのようなものです。
症状が出て気がついた時には、血管という体内インフラが限界に近い状態まで進んでいます。
高血糖状態は気づかないうちに血管へ負担をかけ、糖尿病の合併症を起こす危険性を高めています。
受診は、今の状態を点検し、これ以上の侵食を防ぐためのいわばメンテナンスです。
自覚症状がないから大丈夫という判断は、血糖値に関しては当てはまらないため、受診の判断は感覚や気分で行わずに客観的な数値基準を参考にしましょう。
空腹時血糖値とHbA1cが受診判断の基準になる
血糖値の状態を判断するうえで、重要な指標が、空腹時血糖値とHbA1cです。
血糖値は食事や運動の影響を受けて1日の中でも変動しますが、HbA1cは過去1〜2か月の血糖状態の平均的な状態を表しています。
この2つは、血糖値をその瞬間のみならず、一定期間の傾向として評価するための軸になります。
偶然高く出た数値であるのか、体質や生活習慣の影響で高血糖が続いている状態であるのかの判断材料です。
以下の表は、血糖値とHbA1cの数値、受診目安を示しています。
| 判定区分 | 空腹時血糖 (mg/dL) | HbA1c (%) | 受診の目安 |
|---|---|---|---|
| 正常値 | ~99 | ~5.5 | 定期健診で経過を観察する |
| 正常高値 | 100~109 | 5.6~5.9 | 生活習慣を意識しながら定期健診で経過を確認する |
| 境界型 | 110~125 | 5.6~6.4 | 医療機関で一度評価を行い、状況に応じて追加の確認が検討される |
| 糖尿病型 | 126~ | 6.5~ | 医療機関で評価をもとに方針を検討する |
空腹時血糖が126mg/dL以上、HbA1cが6.5%以上は糖尿病の可能性が高いと考えられ、医療機関で評価が必要です。
すでに高めという段階を超えており、自己判断が難しいため、可能な限り早く医療機関を受診しましょう。
糖尿病の基準に達していない境界型とされている数値は空腹時血糖が110〜125mg/dLおよびHbA1cが5.6〜6.4%ですが、この段階であっても、血管に負担がかかっています。
境界型の時期は、生活改善のみで立て直せる可能性が高く、薬物治療などの積極的な治療を行わずに経過を見る場合があります。
今の状態を把握する意味でも、一度専門医に相談してください。
背景要因が血糖値異常の進行リスクと受診タイミングを左右する
受診の優先度は、血糖値そのものの数値に限らず、家族歴や併存異常などの背景要因を合わせて確認する必要があります。
複数の項目に当てはまる場合は、血糖値の異常が進行するリスクがあり、早めの受診が望ましいです。
以下の糖尿病に関連する背景要因の項目に当てはまる数を確認し、受診を考える目安として参考にしてください。
| 評価項目 | 内容 |
|---|---|
| 家族歴 | 家族に糖尿病、心筋梗塞、脳卒中を経験した人がいる |
| 併存する健康異常 | 以下のいずれか、または複数に該当する ・中性脂肪高値 ・HDLコレステロール低値 ・血圧高値 ・肝機能異常(ALT/AST) これらは内臓脂肪の蓄積やインスリン抵抗性と関連する指標 |
| 体重、体型の変化 | ・体重が増加傾向にある ・腹囲の増大がみられる ・明確な理由なく、体重減少がみられる |
| 生活リズムの負荷 | ・慢性的な睡眠不足 ・持続的な強いストレス ・外食、間食、夜遅い食事が多い |
| 自己管理の限界 | ・食事や運動に取り組んでいるが数値改善がみられない ・自己流の対策が適切か判断できない |
受診の優先順位を判断するための項目数と目安は、以下の通りです。
| 該当項目数 | 状態の目安 | 判断の考え方、対応 |
|---|---|---|
| 0~1項目 | やや低い | 現時点では生活習慣を意識しながら、一度医療機関で確認する |
| 2~3項目 | やや高い | 血糖異常が進行する可能性があるため、医療機関で評価を検討する |
| 4項目以上 | 高い | 血糖値の異常が進行する可能性が高く、早めに医療機関で評価を受けたい段階 |
これはあくまで目安であり、最終的な判断は医師が行います。
次に、医療機関ではどのような手順で診断や確認が進むのかを解説します。
受診後の検査結果が血糖値の一時的上昇か慢性的異常かを見極める

医療機関を受診したからといって、そのまま糖尿病と診断されるわけではありません。
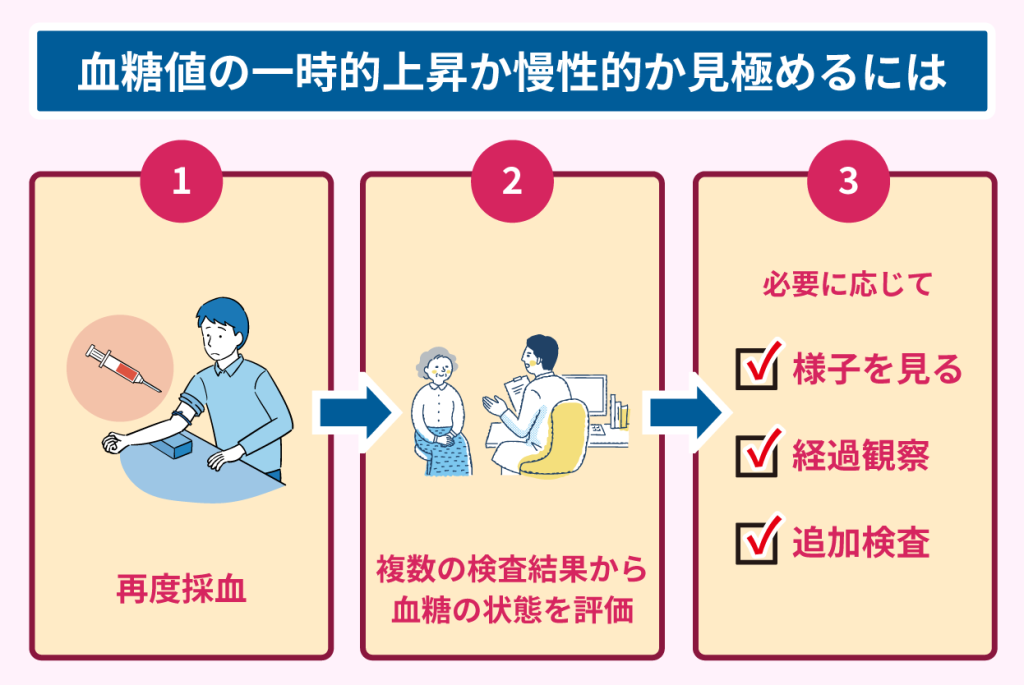
個々の状態に合わせて検査が行われ、今の段階と必要なサポートを総合的に判断し、以下の流れで評価が行われます。
はじめに、本当に血糖値が高い状態が続いているのかを確認するために改めて採血を行い、下記要因による誤差がないか前回の数値と比較します。
- 採血条件(空腹時間は十分だったか)
- 体調不良、睡眠不足、強いストレスの影響
- 前日の食事や飲酒の影響
- 検査時の一時的な変動や測定誤差
次に、以下の検査項目などの複数の検査結果から、血糖の状態を評価します。
- 空腹時血糖値
- HbA1c
- 必要に応じて、随時血糖値や75g経口ブドウ糖負荷試験(OGTT)
これにより、健診時の検査データが一時的に上昇したものであるのか、慢性的に高い状態であるのかの見極めが可能となります。
さらに、再検査の結果を見て、必要な人には次のような対応が検討されます。
- 生活改善で様子を見る
- 定期的な経過観察を行う
- 追加検査で詳細を確認する
このように、受診後は専門的な情報をもとに、個の状態に合った必要なサポートが明確になります。
空腹時血糖またはHbA1cの片方が正常な場合は再検査が必要
空腹時血糖は正常でもHbA1cが高い、もしくはその逆の状態になる場合がありますが、この2つの状態は異なる意味を示します。
空腹時血糖値はその瞬間の血糖を見ているのに対し、HbA1cが表しているのは、過去1〜2か月の平均的な血糖状態です。
これは一日の中で血糖が上下している傾向を示すサインであり、境界型である可能性を示唆する数値であるため、放置せずに一度受診して血糖状態の評価を検討しましょう。
一方、HbA1cが正常でも空腹時血糖が高い場合は次の要因で数値が変化し、検査をした日の血糖値のみが高く出た可能性があります。
- 前日の食事内容
- 飲酒
- 睡眠不足
- 一時的な体調変化
この場合は、一時的に血糖値が上昇していた要因を確認するため、血糖値の再検査が必要になります。
口渇や頻尿などの症状がある場合は緊急度に差がある

のどの渇きや頻尿、体重減少といった症状は、体に現れる変化のひとつです。
症状によっては、高血糖が進行している可能性があり、治療を先延ばしにすると急性合併症につながります。
糖尿病の状態は数値以外に、体に現れるサインからも判断されますが、症状のすべてが同じ緊急度というわけではありません。
急性合併症が疑われる場合は速やかな医療対応が必要となりますが、比較的緩やかに進行する症状は、計画的な受診が可能です。
受診のタイミングをどのように判断すると良いか、緊急度が高いものから順に自覚症状を確認していきます。
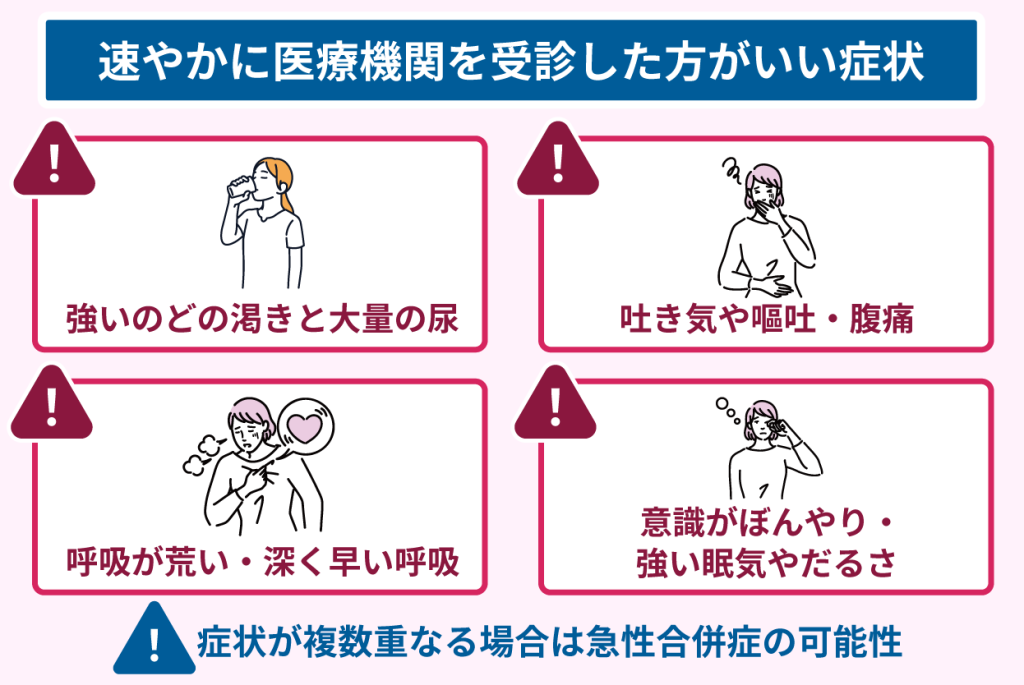
はじめに、以下の症状が複数重なる場合は高血糖が急激に変動して急性合併症を起こしている可能性が考えられるため、速やかに医療機関を受診しましょう。
- 強いのどの渇きと大量の尿が続いている
- 吐き気や嘔吐、腹痛がある
- 呼吸が荒い、深く速い呼吸をしている
- 意識がぼんやりする、強い眠気やだるさがある
次の症状は、血糖値が高い状態が続いているときに現れます。
- 食事量が変わらないのに体重が減ってきた
- 視力が日によって変わる、目がかすむ
- 皮膚や尿路などの感染症を繰り返す
この段階は命に直結する危険性は高くありませんが、放置すると合併症リスクが高まるため、できる範囲で早めに受診してください。
さらに、以下の症状は、血糖異常の初期サインとして現れる場合があります。
- 疲れがとれない、だるさが続く
- 集中力が続かない
- 手足の軽いしびれや違和感
これらは、他の疾患が原因でも起こりえますが、高血糖の人は一度医療機関で血糖の状態を確認する必要があります。
このように、体に現れるサインによって緊急度は変わりますが、軽い症状であっても一度受診する方が望ましいです。
では、血糖値が高くて初期の症状がない場合はどうしたらよいのかを詳しくみていきます。
受診を迷う時間が血管へのダメージを進行させる

受診を迷っているその時は、血管という体内のインフラに、気づかないうちに負担がかかっている時間です。
水道管などの生活インフラは、目に見える異常がなくても内部では劣化が進み、限界を超えた瞬間に機能障害が出ます。
人間の身体も同じで、高血糖状態が続くと全身の血管の至る所が静かに崩壊し始め、限界を超えた時は警告サインとして症状が現れて回復が難しくなります。
一度ダメージを受けた血管や神経は、完全には元の状態に戻せません。
受診を先延ばしにすると治療の長期化のみならず、食事や行動の制限、体力や集中力の低下など生活の質そのものに直結します。
今の生活を続けたいからこそ、トラブルが起きてからの緊急工事ではなく、早めに受診しましょう。
血糖値の異常は全身に影響を及ぼす合併症リスクを高める
高血糖状態が続くと、全身の血流が悪化し、様々な臓器不全を起こす危険性があります。
糖を多く含んだ血液は粘り気を増し、血管の内側を刺激して慢性的な炎症を起こし、内側が狭まります。
これが、動脈硬化の始まりです。
動脈硬化が進むと、全身に血液を送るための血管が詰まり、重篤な合併症につながる場合があります。
- 心臓の血管が詰まり、心筋梗塞
- 脳の血管に障害が起き、脳卒中
これらの状態は突然起こるように見えますが、背景には高血糖が引き起こした血管へのダメージの蓄積が関係しています。
血糖値の異常は、太い血管に限らず、細い血管が多く集まる臓器にも影響を及ぼします。
高血糖状態が続くと、次のように日常生活の質を下げる合併症のリスクが高まるため、対策が必要です。
- 腎臓の機能が低下し、むくみや尿の異常が起こる
- 神経が障害され、しびれや感覚の鈍さが出る
- 目の血管が傷つき、視力が低下する
高血糖による影響は、痛みや強い症状を伴わないまま静かに進行するため、自覚した時には悪化しています。
今は特に困っていない、または症状がないため大丈夫と感じている間にも、体の内側では変化が起きています。
症状が出る前の段階で血糖値を見直すと、将来のリスク軽減につながります。
高血糖状態が続いていても多くの人がはっきりとした不調を感じないのは、そのダメージの多くが、痛みの感覚が乏しい血管や神経から静かに進行するためです。
血管が細くなって詰まっても体はすぐに機能を止めず、心臓はより強く血流を送ろうと他の血管の不足分を補い、血流のバランスを保とうとします。
このサポートが効いている間は、日常生活に支障が出ないため、異常に気づかない可能性があります。
このように、高血糖は自覚症状が現れた段階では血管への影響が進行しているため、症状が出る前の受診が望ましいです。
のどの渇きや頻尿、体重減少などの症状は、血糖値の異常がある程度進んだ段階で現れます。
症状が出ているのは、体が限界を知らせている可能性であり、症状がないから問題がないというわけではありません。
早い段階で血糖値を評価すると、生活習慣の見直しが効果を発揮して重い治療を避けられ、合併症の進行を抑えられます。
何も感じていない今こそが、軌道修正できる時です。
症状の有無のみに頼らず、数値や検査結果をもとに体の状態を確認し、将来の健康を守る確かな一歩にしましょう。
視力や腎機能を守るためには早期受診が重要となる

糖尿病の三大合併症は、腎症と網膜症、神経障害です。
現在の医療では、症状がない段階で管理を始めた場合は重症化に至らず、視力や腎機能を守れる可能性があります。
受診は合併症の治療を行うためのものではなく、視力や腎機能を守るといった今の生活を続けていく為の予防行動です。
実際にどのような変化が起こり、日常生活にどんな影響が出るのかを、合併症ごとに見ていきます。
糖尿病性腎症になると日常生活に影響を与える
腎臓は、血液中の老廃物をこし取るための細い血管が無数に集まるところです。
しかし、進行すると全身の老廃物の排出が不十分となり、尿タンパクやむくみなどの自覚症状が現れます。
さらに、腎機能低下が進むと腎不全に至り、腎機能をサポートする透析療法が必要になります。
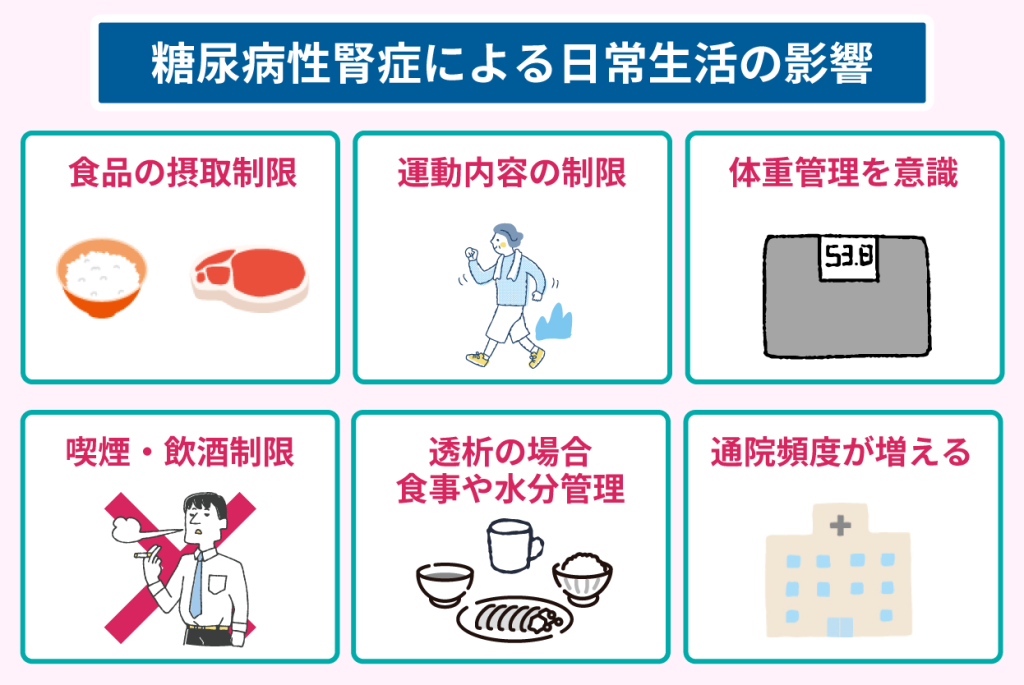
糖尿病性腎症は、以下のように日常生活に影響を与える合併症です。
- 塩分やたんぱく質、カリウムを多く含む食品の摂取が制限される
- 腎症の進行度や血圧の状態によって、運動内容や強度が制限される
- 体重管理を意識した生活になる
- 喫煙や飲酒が制限される
- 透析が必要になった場合は、厳密な食事や水分管理が必要となる
- 通院頻度が増え、生活スケジュールに影響がでる
糖尿病性腎症は、初期は自覚症状が少ないですが進行すると食事や運動、通院頻度など日常生活に影響を及ぼす合併症です。
糖尿病性網膜症が進行すると失明のリスクがある

目の奥にある網膜は、光や色を感じる神経細胞や非常に細い血管が張り巡らされているところです。
糖尿病性網膜症は、糖尿病になってから数年から数十年で発症するといわれていますが、かなり進行するまで自覚症状がない場合があります。
網膜症は、症状が現れてからでは治療が難しい疾患ですが、早い段階で見つかると進行を遅らせられる可能性がある疾患です。
糖尿病と診断された場合、症状がないからとそのままにせず、必ず医療機関で定期的な検査を受けましょう。
糖尿病による神経障害は初期段階の治療が大切である
神経のまわりには、酸素や栄養を運ぶ極めて細い血管が張り巡らされています。
高血糖状態が持続すると、毛細血管の血流低下が起こり、神経に十分な酸素と栄養が届かなくなります。
それに加え、神経内に代謝異常物質が蓄積して神経機能が障害されて現れる症状が、足先や指先など体の末端の異常です。
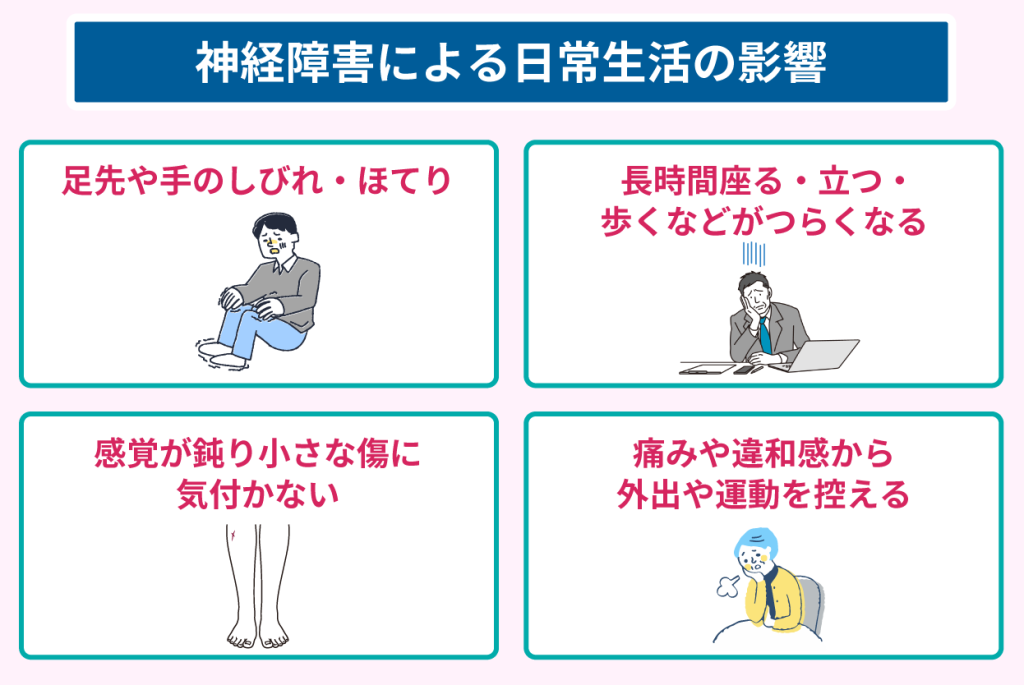
その結果、以下のように日常生活に影響を与えます。
- 足先や手のしびれ、不快感により、歩行や細かな作業に違和感を覚える
- 足の冷えやほてり、足がつり、睡眠の質が低下する
- 手足の感覚が鈍くなり、触れている感覚や温度の変化に気づかない
- 足の裏に異物が付いているような感覚や、皮膚の違和感が続き、集中力が下がる
- 神経痛による痛みで、長時間座るや立つ、歩くといった動作がつらくなる
- 感覚の鈍さから、靴ずれや小さな傷、やけどに気づかない
- 痛みや違和感が慢性化し、外出や運動を控えるようになる
これらの症状は初期には軽い違和感として現れ、日常生活に慣れてしまい、見過ごされる特徴があります。
しかし放置すると、症状が進行して元の状態に戻せなくなるため、初期の段階で適切な治療が大切です。
参照元:腎症 糖尿病情報センター
参照元:糖尿病網膜症 日本眼科学会による病気の解説
参照元:糖尿病網膜症 MSDマニュアル家庭版
参照元:糖尿病性神経障害 日本臨床内科医会
受診は一人で抱えていた不安を整理するきっかけになる

病院へ行く行為は、病気を見つけるための行動に留まりません。
専門家による診断は、一人で悩み続けていた不安や迷いを整理し、生活習慣の改善方法を明確にする手がかりとなります。
例えると、暗い道を手探りで進んでいる時に、進む方向が明かりに照らされるようなものです。
受診は、これからも自分らしく暮らすための選択肢を増やす、確実な一歩になります。
今の不安な状態を一人で抱え込まず、専門家への相談も視野に入れてみて下さい。
医療機関では無理なく続けられる生活習慣の改善方法が明確になる
医療機関を受診すると、自分の生活習慣の改善点が感覚ではなくて根拠で明確になります。
自己流の食事制限や運動は、次のような壁にぶつかる可能性があります。
- 我慢が多くなりすぎる
- 正解か分からず不安が残る
- 結果が出ずに途中でやめてしまう
医療機関では、検査結果や生活背景をもとに、必要なポイントに絞った生活のアドバイスが行われます。
血糖値やHbA1cなどの検査結果のほか、体重の変化や血圧などを総合的に評価し、血糖値が上がる原因がどこにあるのかを確認します。
それによって、急激な食事制限や減量といった自己流のやり方ではなく、現実的に続けられる具体的な方法になるでしょう。
生活習慣の改善は、負担を抑えて実行できる範囲から、無理なく積み重ねていく方法が基本です。
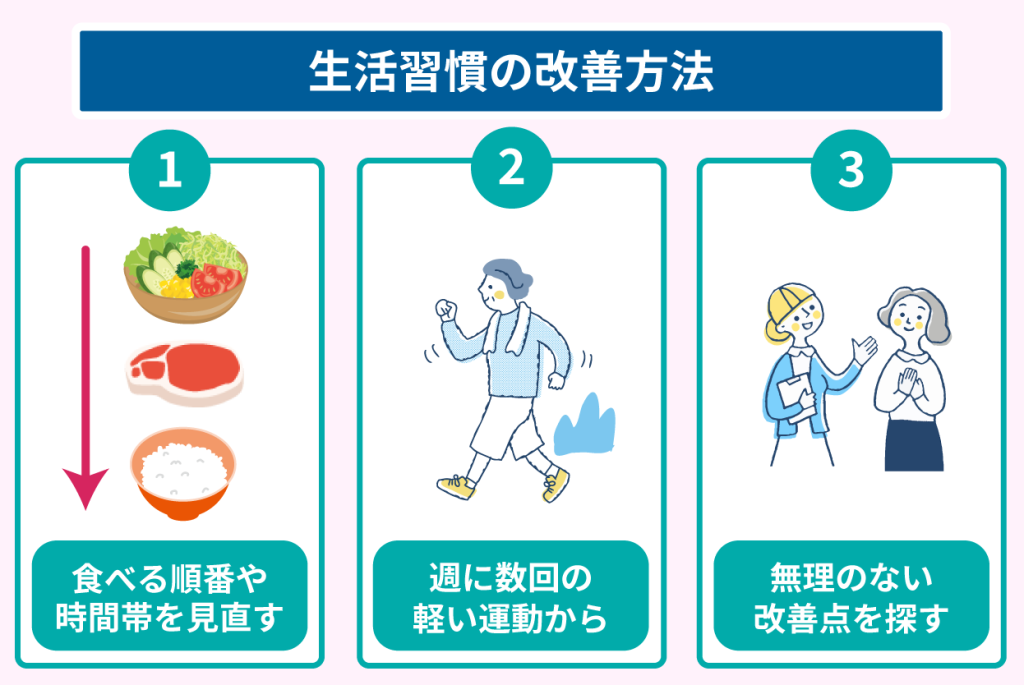
生活習慣の改善方法として、下記にいくつか紹介します。
- 食事内容は変えず、食べる順番や時間帯を見直す
- 毎日ではなく、週に数回の軽い運動から始める
- 忙しい生活リズムを前提に、無理のない改善点を探す
医療機関で生活習慣を改善する場合、以下の利点があります。
| 項目 | 内容 | 利点 |
|---|---|---|
| 検査と評価の整理 | 必要な検査や評価が整理され、血糖値が上がっている原因を把握できる | 対策の方向性が明確になり、無駄な対応を減らせる |
| 生活に合った改善提案 | 食事の好みや生活リズムを踏まえた、現実的で継続可能な改善案が示される | 無理なく継続できるうえ、挫折を避けられる可能性がある |
| 合併症の確認と予防 | 目や腎臓などの状態を確認し、合併症を見据えた予防計画を立てられる | 将来のリスクを早い段階から減らせる可能性がある |
| 数値による効果確認 | 目標値と定期的な検査結果で、改善状況を数値で確認できる | 感覚に頼らず、効果を見ながら調整できる |
生活習慣の改善は、頑張り続ける姿勢よりも、継続できる形を見つけられるかがポイントです。
医療機関は生活を縛る場所ではなく、今の暮らしを守りながら、最小限の負担で血糖値を安定させるための調整役です。
初診をスムーズに進めるために準備する内容と信頼できるクリニックを選択する

初めて医療機関を受診する際は、事前の準備によって診察の質が変わります。
健康診断の結果や服用中の薬などの必要な情報を共有すると、医師は現状の把握が可能となり、不要な検査が避けられます。
以下は、初めて医療機関を受診する際に、事前に準備しておきたいものを示した表です。
| 準備するもの | 理由 |
|---|---|
| 健康診断の結果表 | ・空腹時血糖値やHbA1cの推移から、血糖異常が一時的か継続的かを判断できる ・不要な再検査を減らし、身体的、金銭的な負担の軽減につながる |
| お薬手帳 | ・現在服用している薬を正確に把握できる ・薬の重複や相互作用を防ぐ判断材料になる |
| これまでの記録 | ・以前に境界型と指摘されたかどうかが分かる ・家族に糖尿病や心血管疾患の人がいるかなど、リスク評価の参考になる |
これらの情報は、医師がリスク評価をする際の重要な手がかりになります。
血糖管理や合併症に関する知識と経験があり、短期的な数値改善のみならず、継続的な支援を前提とした診療体制が整っています。
信頼できるクリニックは、今の暮らしを大切にしながら、これからの健康を継続的に支える存在です。
継続的な通院が可能かどうかも、医療機関選びでは大切な判断基準になります。
血糖値が高いというサインを未来の健康を守る行動につなげる
血糖値が高いという通知は、体が壊れ始めた合図ではなく、これから先の人生を守るために届いたメンテナンス通知です。
空腹時血糖値とHbA1cの数値が境界型を示している場合でも、一度受診を検討する必要があります。
早い段階で専門家に相談すると、無理のない改善方法を検討できる可能性があります。
口喝や頻尿などの症状には緊急度に差がありますが、急性合併症が疑われる場合には速やかな受診が必要です。
健康な体という、何にも代えがたい資産を守れるかどうかは、気づいた時にどう動くかにかかっています。
受診は病院に縛る決断ではなく、5年後や10年後の生活の自由度を広げるための一歩です。
今、この瞬間の行動こそが、未来の健やかな毎日につながるきっかけとなるでしょう。