糖尿病は、早期の適切な対処が重要となる病気です。
そのため、糖尿病の診断の基準と検査方法を正しく理解して早期受診につなげる必要があります。
この記事では、糖尿病の診断基準と検査方法について解説します。
- 糖尿病の診断基準と検査方法
- 糖尿病による合併症を予防する生活習慣改善のポイント
- 糖尿病を受け入れて長く健康的に生きていく方法
糖尿病による合併症を予防するための生活習慣改善のポイントや、糖尿病を受け入れて健康的に長く生きる方法などを具体的に紹介しているため、ぜひ参考にしてください。
糖尿病の診断には血糖値やHbA1cの基準が重要となる

血糖値やHbA1cが基準値より高い場合に、糖尿病と診断されます。
糖尿病の診断にあたっては、以下の3つのケースが挙げられます。
- 糖尿病型を2回確認する
- 糖尿病型を1回確認するかつ、慢性高血糖症状の存在を認める
- 過去に糖尿病と診断された記録がある
血液検査にて以下に当てはまると、糖尿病型と診断されます。
- 空腹時の血糖値が126mg/dL以上
- ブドウ糖負荷試験において2時間後の血糖値が200mg/dL以上
- 随時血糖値が200mg/dL以上
- HbA1cが6.5%以上
上記の糖尿病型が別日に2回確認された場合に、糖尿病と診断されます。
ただし、2回のうち1回は必ず血糖値での糖尿病型を確認しなければなりません。
さらに血糖値で糖尿病型が1回確認されて、糖尿病の典型的な症状や糖尿病性網膜症のいずれかの存在が認められた場合も、糖尿病と診断されます。
糖尿病の具体的な典型的な症状は、以下の通りです。
- 喉の渇き
- 多飲
- 多尿
- 体重減少
- 倦怠感
他にも上記の1と2が認められて過去に糖尿病と診断された記録がある場合は、糖尿病としてみなされます。
それは検査時の血糖値が基準値以下であっても、糖尿病によるインスリン分泌異常が完全に治癒しないのが理由です。
血糖値やHbA1cの一方のみが1回糖尿病型と認められた場合には、糖尿病の疑いがあると判断されます。
血糖値とHbA1cは糖尿病診断において最も重視される指標である
血糖値とHbA1cは、糖尿病の診断基準において最も重視される指標となります。
血糖値とは、血液中に含まれるブドウ糖の濃度のことです。
食事をすると、食べ物に含まれる炭水化物が分解されてブドウ糖になるため、血糖値が上昇します。
食事以外でも、日常生活の中で行われる運動やストレスなどの様々な影響を受けて変動するのが血糖値の特徴です。
一方で体内のヘモグロビンがブドウ糖と結合すると、グリコヘモグロビンになります。
HbA1cとは、血液中のヘモグロビンのうち、どのくらいの割合でグリコヘモグロビンが存在しているかを示した検査値のことです。
HbA1cは、過去1〜2か月間の平均血糖値を反映します。
血糖値は食事や運動などの影響で一時的に変動しますが、HbA1cは影響を受けないのが特徴です。

血糖値とHbA1cの関係について、さらに詳しく知りたい方はこちらの記事も参考にしてください。
糖尿病の診断を受けるタイミングは症状の有無にかかわらず重要となる


糖尿病は自覚症状の有無にかかわらず、早いタイミングで診断を受けるのが最も重要となります。
糖尿病の初期症状としては、以下が挙げられます。
- 喉が渇く
- 倦怠感
- 体重減少
- 多尿
- 多飲
- めまい
- 嘔吐
- 悪心
- 皮膚の乾燥やかゆみ
しかし、血糖値の上昇が軽いと上記のような症状が現れず、無症状である場合がほとんどです。
そのため、気づかないうちに糖尿病が進行している可能性があります。
早期に糖尿病を発見できないと、以下のような糖尿病による三大合併症を引き起こすリスク要因となります。
- 糖尿病性腎症
- 糖尿病性網膜症
- 糖尿病性神経障害
最悪の場合、上記の三大合併症により足の切断や失明、透析導入に至ります。
さらに糖尿病により、動脈硬化が進行して脳梗塞や虚血性心疾患を引き起こす可能性も高まります。
このような糖尿病による合併症を予防するためにも、早期に診断を受けるのが大切です。
他にも日常生活の中で糖尿病の初期症状に気づいた場合は、速やかに医療機関を受診してください。
糖負荷試験は耐糖能異常を明らかにするために実施される
糖負荷試験は糖尿病の診断方法の1つで、耐糖能異常を明らかにするために実施されます。
耐糖能異常とは、血糖値が正常範囲より高いものの、糖尿病と診断するほど高くない状態のことです。
耐糖能異常は糖尿病予備軍や境界型糖尿病とも呼ばれ、進行すると糖尿病を発症します。
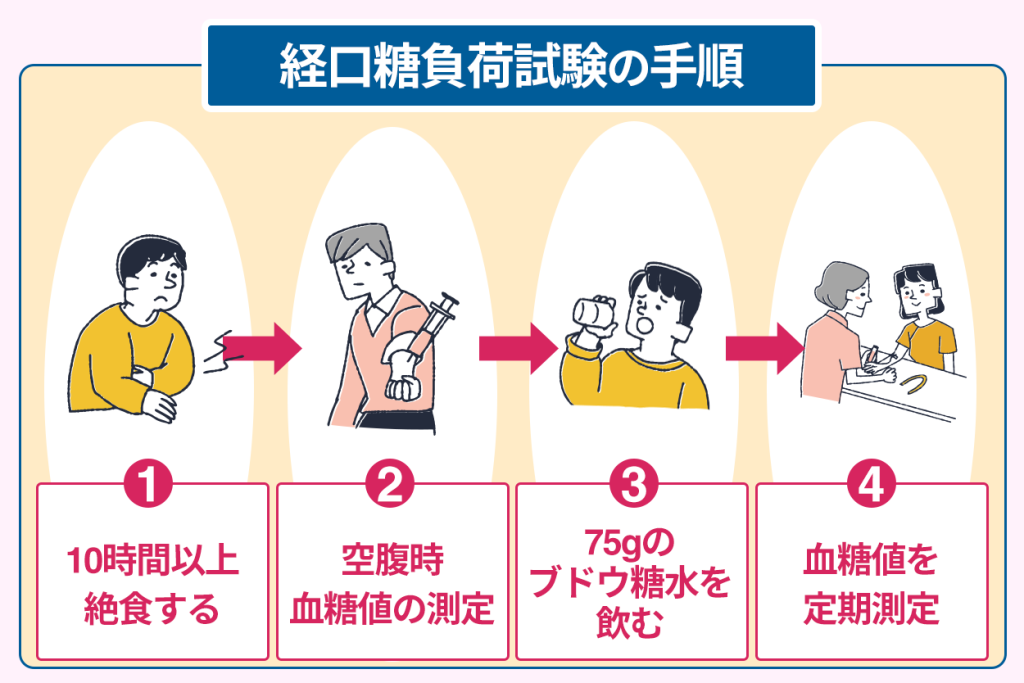
糖負荷試験の1つの方法として経口糖負荷試験があり、OGTTと略されます。
経口糖負荷試験の具体的な手順は、以下の通りです。
- 10時間以上絶食する
- 空腹状態で採血し、血糖値を測定する
- 75gのブドウ糖を溶かした水を飲む
- ブドウ糖負荷後、一定時間ごとに血糖値を測定する

経口糖負荷試験時には、血糖値とともにインスリンを測定します。
これにより糖尿病の原因がインスリンの分泌不全なのか、または機能不全なのかが明確になります。
経口糖負荷試験の判定基準は、以下の通りです。
- 正常:空腹時血糖値が110mg/dL未満かつ2時間後の血糖値が140mg/dL未満
- 糖尿病型:空腹時血糖値が126mg/dL以上、または2時間後の血糖値が200mg/dL以上
- 境界型:正常にも糖尿病型にも属さない
上記のように、空腹時と2時間後の血糖値が判定基準となります。
糖尿病と診断された場合の初期対応が合併症予防に直結する


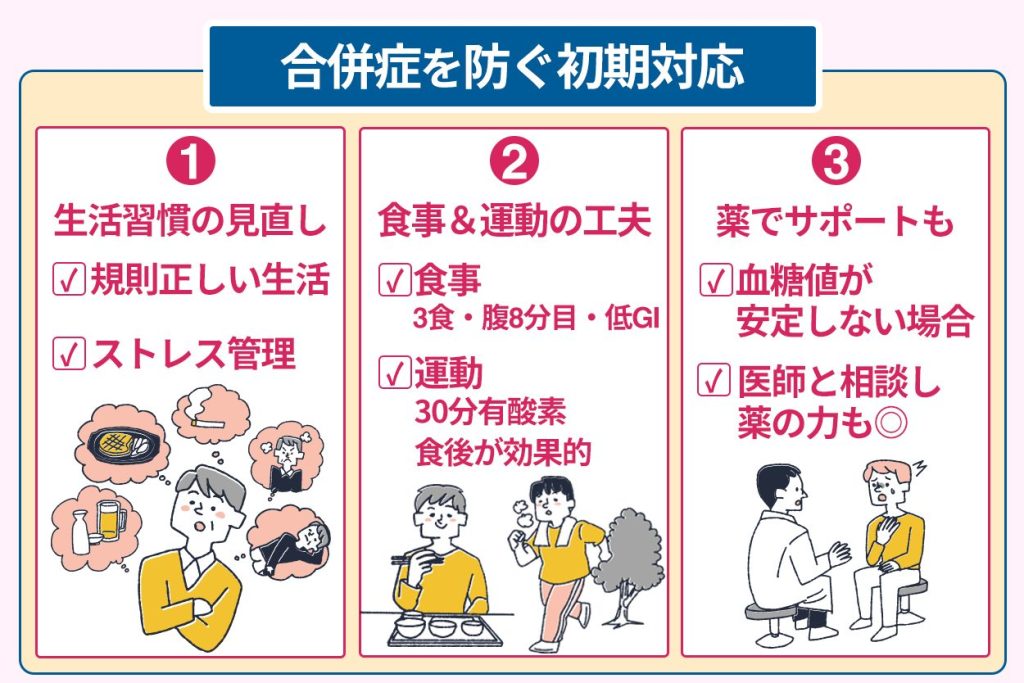
糖尿病と診断された場合、初期対応が糖尿病の合併症予防に大きく直結します。
糖尿病による合併症を予防するためには、血糖コントロールが必要です。
そのため、はじめは食事療法や運動療法などの生活習慣の改善から糖尿病の治療が開始されます。
具体的な食事の改善ポイントは、以下の通りです。
- 1日3食規則正しく食事する
- ゆっくりとよく噛んで食べる
- 栄養バランスの良い食事をする
- 食事は腹8分目にする
- 夜遅い時間や寝る前には食べない
- 1日の必要エネルギーに見合った摂取量を心がける
- 減塩する
- 不飽和脂肪酸を多く含む植物油を使用する
- 食物繊維の摂取を心がける
- 低GI食品や低糖質食品を活用する
上記のような改善により、食後血糖値の急上昇を抑制できます。
さらに食事の改善とともに、以下のような運動習慣の改善が必要となります。
- 毎日30分以上、ウォーキングやジョギングなどの有酸素運動を行う
- 大きな筋肉を中心に筋力トレーニングを行う
- ストレス解消にストレッチやヨガ、体操を行う
運動習慣の改善は、血糖コントロールやインスリン抵抗性などの改善に効果があります。
食後血糖値は、食事から1時間後に最も高くなる傾向があります。
そのため、食後血糖値が最も高くなる食後1時間後のタイミングで、運動をおこなうと血糖コントロールに効果的です。
他にもストレスは、血糖値やHbA1cを上昇させる要因の1つといわれています。
ストレスを解消するためにも、ストレッチやヨガ、体操などを日常生活に取り入れるとよいでしょう。
さらに食事療法や運動療法で血糖コントロールができない場合は、薬物療法をおこないます。
血糖値を下げる飲み薬は、主に以下の3種類です。
- インスリンの分泌低下を補う薬
- インスリン抵抗性を改善する薬
- 糖の吸収や排泄を調節する薬
上記の薬は、患者の病態に合わせて選択されます。
ただし、血糖値を下げる薬を使用している場合は、低血糖を引き起こす可能性があります。
低血糖が重症化すると、意識消失や昏睡状態に陥るため、事前に低血糖の症状や対処法の確認が必要です。

糖尿病と診断を受けた後は定期的な再検査が欠かせない
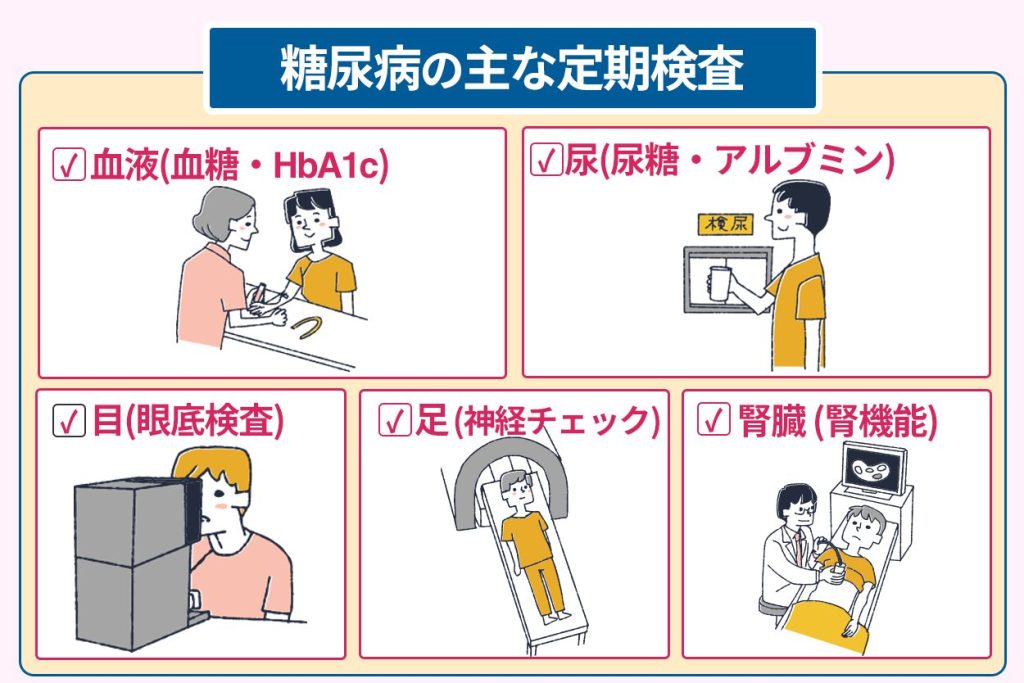
糖尿病と診断を受けた後は進行や糖尿病による合併症を予防するために、定期的な再検査が必要となります。
糖尿病と診断を受けた後の具体的な定期検査としては、以下の通りです。
- 血糖値
- HbA1c
- グリコアルブミン
- 1.5-アンヒドログルシトール
- 尿糖
さらに糖尿病による合併症を確認する検査としては、以下が挙げられます。
- 動脈硬化検査(ABI検査やCAVI検査)
- 腎機能検査(尿タンパクや尿中アルブミンを測定)
- 神経と足の検査
- 眼底検査
糖尿病の進行や合併症を予防する上では、血糖値の継続管理が重要です。
血糖値を継続管理するためには、血糖変動を定期的にモニタリングする必要があります。
糖尿病であっても、適切な血糖管理により糖尿病でない人とほぼ同様の生活ができるため、必ず定期的な再検査を受けましょう。

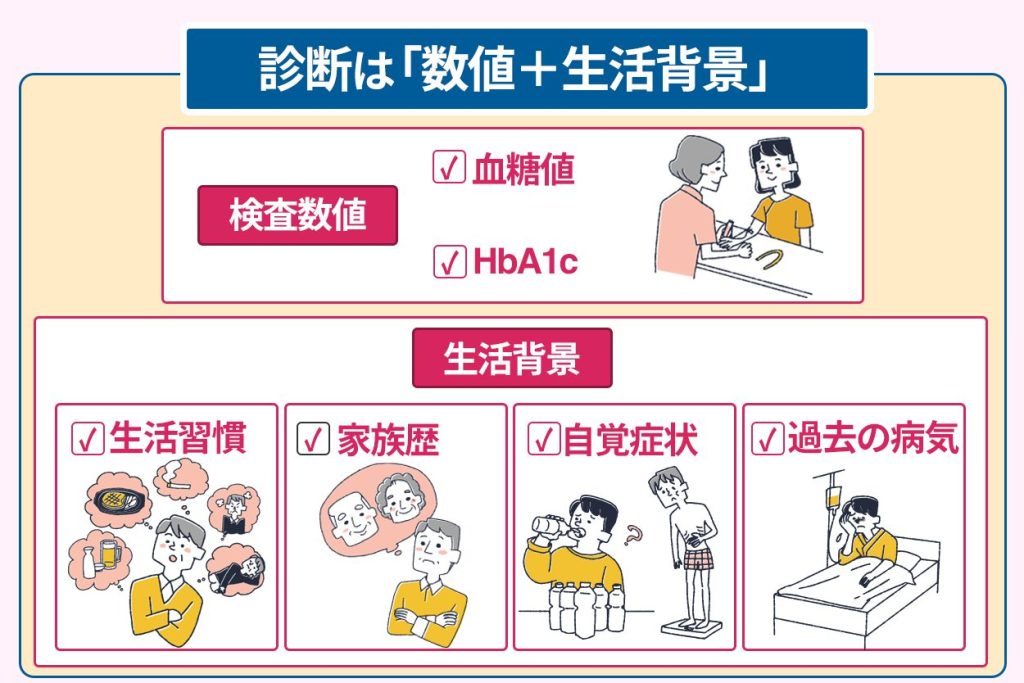
糖尿病の診断は医療機関による総合的な判断に基づいて行われる


糖尿病は血糖値やHbA1cのみでなく、医療機関による総合的な判断に基づいて診断されます。
医療機関では、患者の既往歴や生活背景などを把握するための問診がおこなわれます。
糖尿病の診断においては、血糖値やHbA1cの検査結果とともにこの問診が非常に重要です。
糖尿病の診断のために行われる具体的な問診としては、以下が挙げられます。
- 家族に糖尿病患者がいるか
- 家族に肥満の人がいるか
- 血縁者に糖尿病患者がいるか
- 食生活や仕事の状況
- 喫煙や飲酒(量と頻度)
- ストレスや睡眠不足、運動不足がないか
- 太ってきたまたは、過去に太っていたか
- 服用している薬はあるか
- 運動習慣はあるか
- 以前と比較して喉の渇きを感じるか
- 体調の変化や体重減少がないか
- 倦怠感を感じるか
- めまいや立ちくらみがあるか
- トイレの回数が増えたか
- 便秘や下痢があるか
- 月経異常があるか
- 膵臓病や肝臓病、内分泌の病気を発症した過去があるか
- 胃を切除した過去があるか
- 妊娠時、尿糖陽性や妊娠糖尿病があったか
- 子供が4000g以上の巨大児や2500g未満の低体重児ではなかったか
- 正常分娩または帝王切開どちらであったか
- 手や足のしびれはないか
- 皮膚に違和感がないか
- 見え方に異常がないか
- 顔や手、足に浮腫みがないか
上記のような既往歴や生活背景などの情報は、糖尿病の診断をする上で参考になります。
さらに糖尿病の診断のみでなく、最適な治療の選択にも役立ちます。




糖尿病の予防には、普段からの改善対策が必要となります。
特に食事面での見直しを考えられている場合は、こちらのページも参考にしてください。
糖尿病診断の心理的な影響と向き合い方も重要となる


糖尿病と診断されると、様々な心理的な影響を及ぼすため、向き合い方を理解するのが重要です。
糖尿病患者の5人に3人は、心理的な問題を抱えた経験があると調査により明らかにされています。
現在の医療では糖尿病を完全に治癒できないため、糖尿病患者は将来的な不安や恐怖に苦しめられています。
しかし、心理的なケアのサポートを受けている患者は、5人に1人と少ないのが現状です。
血糖コントロールによる適切な糖尿病治療をおこなうためにも、心理的なケアのサポートを受けるのが重要となります。
さらに、ストレスも糖尿病を悪化させる要因の1つです。
ストレスを感じると、アドレナリンなどの血糖値を上昇させるホルモンの分泌が増えたり、血糖値を下げるインスリンの感受性が低下したりする状態になります。
他にもストレスが溜まって心の病気になり、糖尿病が悪化するといった悪循環に陥る可能性が高まります。
ストレスと上手く付き合うためにも、以下を取り入れてみるとよいでしょう。
- バランスのとれた食事をする
- 良質な睡眠をとる
- 運動を定期的に行う
- 温浴する
- 好きな音楽を聴く
- 散歩する
- 友人と会話する
- 読書する


糖尿病を受け入れて向き合い、適切な血糖コントロールをするために生活習慣の改善に取り組む心理的受容が最も大切となります。
糖尿病の診断は早期の対処と安心を得るための第一歩となる
糖尿病の診断は早期の対処ができるため、安心を得るための第一歩となります。
初期段階で糖尿病と診断を受けた場合、糖尿病による合併症を予防できます。
はじめは医師に相談したり、心理的なケアのサポートを受けたりしながら糖尿病という病気を受け入れるのが大切です。
実際に早期の適切な対処により、糖尿病でない人とほぼ同様の生活ができるといわれています。
健康的に長く生きるためにも、食事や運動などの生活習慣の改善やストレス解消を積極的におこないましょう。
今までの生活習慣を少し変えるのみで良好な血糖コントロールができるため、意識的に取り入れてください。