潰瘍性大腸炎について
大腸や小腸粘膜に炎症や潰瘍が生じる炎症性疾患です。発症の原因が明解に分からず、根治が可能な治療法がないため、厚生労働省によって難病指定されています。潰瘍性大腸炎と診断された場合、難病医療費助成制度を利用できるため、医療費の自己負担を軽くすることが可能です。主に、腹痛や下痢、血便の症状があらわれます。また、症状の起こる活動期と症状が安定する寛解期を繰り返します。大腸カメラ検査による微細な病変の確認、炎症の状態や範囲を正確に把握、確定診断が可能です。
潰瘍性大腸炎の原因
はっきりとした原因は判明していませんが、免疫が関わっていると考えられています。また、欧米化した食生活や腸内環境、遺伝、薬剤が原因とされています。
潰瘍性大腸炎の症状
主に、腹痛や下痢、血便が起こります。血便は粘血便が多く、その他貧血や突然の体重減少で気付くことがあります。これらの症状は、感染性の細菌性赤痢やサルモネラ菌、クローン病などの症状と酷似しています。特に、クローン病との識別は、非常に重要です。大腸カメラ検査を行い、正確な診断と適切な治療を行う必要があります。いずれも、寛解期で症状が治まったと捉えて治療を中断してしまうと再燃を起こすので注意が必要です。
潰瘍性大腸炎に症状が似ている疾患
クローン病
難病指定されている疾患で、下痢や便秘といった症状や寛解期と再燃期を繰り返すなど疾患の特徴が酷似しています。クローン病は、口から肛門までの消化管のいずれでも炎症を起こします。クローン病の治療では栄養療法を行うことがあるため、正確な鑑別が必要となります。
細菌性赤痢
赤痢菌に感染することで起こります。数日の潜伏期間後に腹痛や下痢、発熱などの症状を起こします。細菌性赤痢のほとんどのケースが、インドやタイ、インドネシアなどで感染し、日本に帰国後に発症します。
カンピロバクター腸炎・サルモネラ腸炎
鶏肉や肉類によって経口感染して、腹痛や発熱、下痢の症状を起こします。調理の際には、十分注意して、肉類や卵を扱った際はしっかりと洗うことが重要です。
潰瘍性大腸炎の分類
潰瘍性大腸炎は、炎症性腸疾患という総称の中の一つの病気です。
- 思い当たらない腹痛が長い間続いている
- 下痢が1か月程度続いている
- 血便、特にねばついた便が出ている
というような症状の場合は、潰瘍性大腸炎の可能性があります。そして、上記の症状が特に顕著にでている時期(活動期)と少し和らいでいる時期(寛解期)を繰り返すことも炎症性腸疾患の特徴です。
そもそも、炎症性腸疾患は下記のように分類されます。
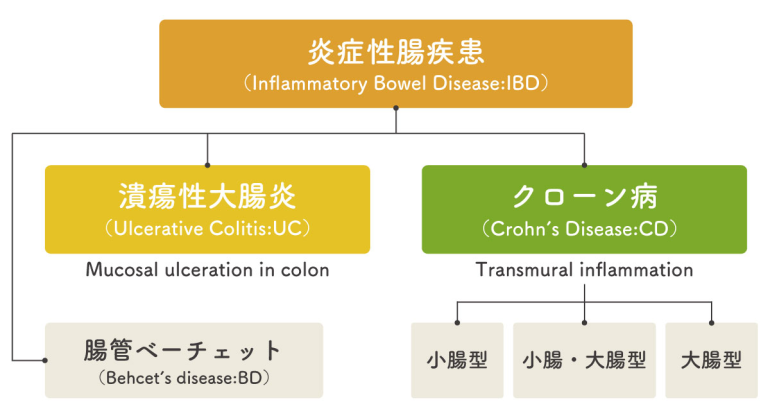
そして、さらに潰瘍性大腸は炎症の程度で分類されます。
病変で分類
直腸炎型・左側大腸炎型・全大腸炎型
臨床の経過による分類
初回発作型・再燃寛解型・慢性持続型・急性劇症型
症状の重さ
軽症・中等症・重症
などの3つのジャンルで分類されます。
当てはまる症状がある方は、まずは診察を受けることをおすすめいたします。
潰瘍性大腸炎の判断基準
潰瘍性大腸炎の判断基準については、厚生労働省がガイドラインを発表しています。
条件①:A群(下記)から1項目が該当し、
条件②:B群(下記)のうちの1つの項目に該当し
条件③・C群(下記)を満たしている
という条件を全て満たすと、Definite、つまりほぼ潰瘍性大腸炎といえます。
また、例外的に下記の条件④を満たしても、潰瘍性大腸炎と判断されます。
条件④:検査不十分だったとしても、生検などから下記の疾患が除外できた場合
除外対象の疾患
細菌性赤痢、アメーバ性大腸炎、サルモネラ腸炎、カンピロバクタ腸炎、大腸結核、クラミジア腸炎などの感染性腸炎が主体で、その他にクローン病、放射線照射性大腸炎、薬剤性大腸炎、リンパ濾胞増殖症、虚血性大腸炎、腸型ベーチェット
A群(臨床症状)
長く続いている・繰り返す粘血便・血便が出ている、または過去に出ていた。
B群
- 内視鏡検査の結果
粘膜はびまん性に侵され、血管透見像が無くなり、粗ぞうまたは細顆粒状の様相を呈している。さらに、易出血性(接触出血)を伴い、粘血膿性の分泌物が付着しているかどうか。多発性のびらん、潰瘍あるいは偽ポリポーシスがある。 - 注腸X線検査
粗ぞう又は細顆粒状の粘膜表面のびまん性変化、多発性のびらん、潰瘍、偽ポリポーシスを認める。ウストラの消失(鉛管像)や腸管の狭小・短縮が見つかる。
C群
- 生検組織学的検査
症状が出ている時期、活動期では粘膜の全ての層にびまん性炎症性細胞浸潤、陰窩膿瘍、高度な杯細胞減少が認められる。いずれも非特異的所見であるので、総合的に判断する。寛解期では腺の配列異常(蛇行・分岐)、萎縮が残存する。
出典:「厚生労働省作成の概要・診断基準等及び臨床調査個人票」
https://www.nanbyou.or.jp/wp-content/uploads/upload_files/File/097-202404-kijyun.pdf
一般の方はA群の判断でまずは受診をしましょう。十分危険な状態かもしれません。
潰瘍性大腸炎の検査
問診では、症状が出始めた時期とこれまでの経緯・食事習慣や直前の旅行などについて、詳しくお伺いします。その後、必要に応じて腹部X線検査、血液検査、便培養検査、大腸カメラ検査などを実施し、診断します。なお、潰瘍性大腸炎の確定診断には、大腸カメラ検査が欠かせません。また、微細な病変の発見のため組織の一部を採取して、病理検査を行うこともあります。当院の大腸カメラ検査では、最新の内視鏡システムを導入し、経験豊富な消化器内視鏡検査専門医による検査が患者様の不快感を最小限に抑えられるように心がけております。どうぞご安心ください。
潰瘍性大腸炎になったときに注意する食事
潰瘍性大腸炎は、食事での療法というものは存在せず、その時の症状に合わせて食べるものに注意する必要があります。
活動期(重症を除く)の食事
腸管粘膜の回復には多くのエネルギーが必要ですから、1日に必要な栄養素(炭水化物、脂質、たんぱく質)をしっかり摂取しましょう。
下痢を誘発する可能性のある食品(脂質の多いもの、乳製品、香辛料など)や飲み物(アルコール、カフェインなど)は控えめにしてください。
下痢による脱水症状を防ぐために、水分と電解質(体の機能を維持し調整するナトリウムやカリウムなど)をこまめに補給しましょう。
活動期(重症)
この段階では、通常は入院治療が必要であり、通常は食事摂取を控えることが推奨されます。必要に応じて、腸管を安定させながらエネルギーを摂取するために、完全静脈栄養療法が用いられます。
寛解期
食事の制限は特別必要ありませんが、暴飲暴食には気を付けてください。
栄養不足や体重、体力の低下を防ぐために、食事内容と量に注意してバランスの取れた食事を心がけましょう。食事に過度に気を遣いすぎないように注意してください。ストレスを溜めてしまうことも、良くない影響を及ぼします。
潰瘍性大腸炎の重症度
前に述べたように、重症度は、軽症・中等症・重症の3つに分類されます。
※この表は横にスクロールできます。
| 重症 | 中等症 | 軽症 | |
|---|---|---|---|
| 1)排便回数 | 6回以上 | 重症と軽症との中間 | 4回以下 |
| 2)顕血便 | (+++) | (+)~(―) | |
| 3)発熱 | 37.5℃以上 | (―) | |
| 4)頻脈 | 90/分以上 | (―) | |
| 5)貧血 | Hb10g/dL 以下 | (―) | |
| 6)赤沈※1 またはCRP※2 |
30mm/h以上 3.0mg/dL以上 |
正常 正常 |
※1 赤沈:
赤血球沈降速度。赤血球が血液中で沈んでいくスピードを指す
※2 CRP:
C-リアクティブ・プロテイン。体の中のどこかで炎症が、細胞が壊されたりすると、肝臓で生成されて血液中に急激に増加するタンパク質。
出典
令和3年度 改訂版(令和4年3月31日)潰瘍性大腸炎・クローン病 診断基準・治療指針
(厚生労働省「難治性炎症性腸管障害に関する調査研究」久松班)
https://mhlw-grants.niph.go.jp/project/147413
顕血便
顕血便の評価基準は、以下のように「+」と「ー」で示されます。
「ー」:血便が見られない。
「+」:排便の半数以下で便に微量の血液が着いている。
「++」:ほとんどの排便時に明らかに血液が混ざっている。
「+++」:便の大部分が血液で真っ赤になっている。
したがって、上記の表から、軽症の場合は、血便がないか、あるいは排便時にわずかに血液が付着している状態ということになります。
劇症
劇症とは、重症の中でも特に症状が激しく重篤なものを指します。発生したあとどのような経過をたどったのかという点で、急性電撃型と再燃劇症型の2つに分類されます。次の項目すべてが該当する場合には、劇症と診断されます。
- 重症の判断基準を満たしている。
- 1日に15回以上の血の量が多い下痢が続いている。
- 38度以上の持続する高熱がある。
- 白血球数が10,000/mm³以上ある。(基準値4,000~9,000個/mm³)
- 強い腹痛が起きている
重症
重症と判断される基準は、上記の表の中で、(1)排便回数と(2)顕血便の条件の両方を満たす必要があります。また、全身症状である(3)発熱か(4)頻脈のいずれかが該当し、かつ全6項目のうち、4項目以上が重症に該当する場合に、重症と判断されます。
中等症
中等症は、重症と軽症の中間に位置し、臨床的な重症度に基づいています。
軽症
軽症とは、臨床的な重症度による分類で、全6項目がすべて軽症に該当する状態です。
潰瘍性大腸炎の治療薬
潰瘍性大腸炎の治療目標は、できるだけ寛解期を維持しながら、日常生活に影響を出さないようにすることが大きなものです。その治療方法としては、手術や薬物療法があります。おおよそ薬物療法が選択されます。
現在は、
- 5-ASA製剤:リアルダ・ペンタサ錠・ペンタサ顆粒・ペンタサ坐剤・アサコール
- カロテグラストメチル:カログラ錠
- 副腎皮質ステロイド:プレドニン・コレチメント・レクダブル注腸フォーム・プレドネマ注腸
- 免疫調節薬:アザチオプリン・メルカプトプリン
- 免疫抑制薬:タクロリムス・シクロスポリン
- 抗TNF-α抗体製剤(生物学的製剤)(レミケード・ヒュミラ・シンポニ―等)
- 抗IL 12 /23抗体製剤:ステラーラ
- 抗α₄β₇インテグリン抗体製剤:エンタイビオ
- ヤヌスキナーゼ(JAK)阻害剤:ゼルヤンツ・ジセレカ・リンヴォック
- 抗ヒトIL-23p19モノクローナル抗体製剤:スキリージ(点滴・皮下注射)
などが選択されて使われます。
当院は難病指定医療機関ですが、内服または皮下注射を基本としています。点滴治療が必要な方は要相談となります。
潰瘍性大腸炎の治療方針

出典
潰瘍性大腸炎・クローン病 診断基準・治療指針
厚生労働科学研究費補助金 難治性疾患政策研究事業
「難治性炎症性腸管障害に関する調査研究」(久松班)
http://www.ibdjapan.org/pdf/doc15.pdf
潰瘍性大腸炎の医療費助成
潰瘍性大腸炎は難病指定されているため、症状に応じて医療費の助成を受けられることがあります。難病法により、助成金の支給が定められているため申請を行えば、患者様は一部負担で済みます。所得に応じて自己負担の上限が設定され、自己負担上限と医療費の2割を比較し、自己負担額の方が医療費を上回る場合は医療費の2割を支払います。逆に、医療費の2割が自己負担上限を上回る場合は、その差額が支給されます。この制度により、患者の負担が軽減されるのです。難病はうまく付き合っていく病気ですので、お金がある程度かかることも特徴です。
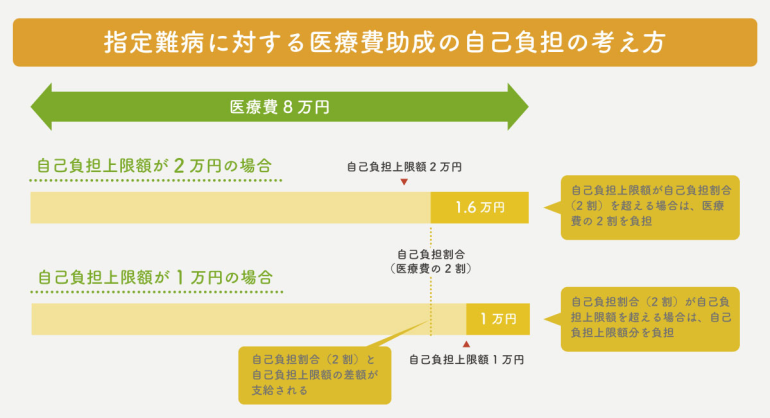
患者様の自己負担上限額の破断基準
※この表は横にスクロールできます。
| 階層区分 | 階層区分の基準 (( )内の数字は、夫婦2人世帯の 場合における年収の目安) |
患者負担割合:2割 | |||
|---|---|---|---|---|---|
| 自己負担上限額(外来+入院) | |||||
| 原則 | |||||
| 一般 | 高額かつ 長期※ |
||||
| 人工 呼吸器等 装着者 |
|||||
| 生活保護低所得Ⅰ | ー | 0 | 0 | 0 | |
| 低所得Ⅰ | 市町村民税 非課税 (世帯) |
(本人年収 ~80万円) |
2,500 | 2,500 | 1,000 |
| 低所得Ⅱ | (本人年収 80万円超~) |
5,000 | 5,000 | ||
| 一般所得Ⅰ | 市町村民税 課税以上7.1万円未満 (約160万円~約370万円) |
10,000 | 5,000 | ||
| 一般所得Ⅱ | 市町村民税 7.1万円以上25.1万円未満 (約370万円~約810万円) |
20,000 | 10,000 | ||
| 上位所得 | 市町村民税25.1万円以上 (約810万円~) |
30,000 | 20,000 | ||
| 入院時の食費 | 全額自己負担 | ||||
出典:難病情報センター https://www.nanbyou.or.jp/ (2023年9月現在)
潰瘍性大腸炎の難病申請
潰瘍性大腸炎の難病申請は当院でも申請可能で、書類作成料として10000円頂いてます。
潰瘍性大腸炎の場合は、重症度のうち、中等症以上と診断された場合において支給が認められます。潰瘍性大腸炎の難病申請は下記のような手順にて行います。
- 潰瘍性大腸炎の診断を受けたら、難病指定医を受診します。(紹介でもOK)
- 診断書(臨床調査個人票)を難病指定医に記載してもらう。
- 診断書(臨床調査個人票)と必要書類を揃えて、都道府県・指定都市の窓口で申請する。
- 審査が行われ認定されると、指定難病医療受給者証が発行される。
- 指定医療機関を受診する際に、受給者証明書を見せて助成を受ける。
申請には下記のような準備が必要です。
- 診断書(臨床調査個人票)
- 申請書(医療費支給認定申請書)
- 住民票
- 市町村民税(非)課税証明書など、世帯の所得が確認できるもの
- 保険証の写し
- 同意書(保険情報の照会のため)
潰瘍性大腸炎治療のための医院選定のポイント
潰瘍性大腸炎の診断・治療を専門的に行っているクリニックには、下記のような特徴があります。必ず受診前に確認しましょう。該当している資格や医療機関指定がされているかどうかは、国や自治体から正式に発表されていますので、確認してみましょう。
- 医師がIBD専門医・指導医資格を保有している
- 医師が一般社団法人炎症性腸疾患学会に所属している
https://www.jsibd.jp/ - 難病指定医療機関の届け出を自治体に対して出しており、認められている
- 食事指導まで対応している
- バイオ療法の経験が豊富
- 内視鏡検査が可能
- 通いやすい立地
上記のような特徴を有しているクリニックの場合は、診断から、治療、アフターフォローまでを一気通貫して、一つのクリニックで対応が可能です。通院のしやすさも非常に重要になるのが、潰瘍性大腸炎という病気です。
クローン病について
クローン病は、口から肛門までの消化管全域にわたり炎症や潰瘍が生じる状態を言います。厚生労働省に難病指定されている、慢性の炎症性疾患です。発症の原因や病気のしくみがはっきりと分かっていないため、根治に導く治療がありません。クローン病は、潰瘍性大腸炎と症状が酷似していますが、潰瘍性大腸炎は大腸と小腸のみに炎症を起こすのにたいし、クローン病は口から肛門に至るまで消化管全域で炎症を起こします。このため、治療が異なります。クローン病の場合は、特定の食事制限や栄養療法が必要となるため、正確な鑑別が重要です。クローン病も、寛解期と活動期を繰り返しますが、正確な診断と適切な治療を行うことで、症状を再燃させずに過ごすことができます。
クローン病の原因
特定の原因が未だ分かっていません。ただし、免疫が影響していることや、食事習慣や遺伝子異常、病原体などが影響して発症すると考えられています。
クローン病の症状
主に、腹痛や下痢、血便、口内炎、痔瘻・肛門痛などの症状を起こします。さらに、病気が進行すると、消化管が狭窄したり穿孔したり、痔瘻の症状や大量出血が起こることがあります。消化管の炎症が長期間にわたると、大腸がんや肛門がんが発症するリスクが高まるため、注意が必要です。
クローン病の検査・診断

問診では、症状が起きた時期やきっかけ、症状について丁寧にお伺いします。また、クローン病と似たような症状を生じる感染症の疑いもあるため、海外渡航歴や既往歴、ご家族の病歴などについてもお伺いします。必要に応じて、血液検査や大腸カメラ検査などを行い、病変の有無を調べます。クローン病の場合、粘膜の盛り上がりや縦長の潰瘍、敷石像、不整形潰瘍などが起こります。大腸カメラ検査では、粘膜を直接観察でき、病理検査も行えるため、確定診断が可能です。炎症や潰瘍の状態を正確に把握することで、適切な治療が行えます。また、膿瘍や瘻孔のように消化管外の症状がある場合は、CT検査を行います。当院では、最新の内視鏡システムを導入し、治療経験豊富な消化器内視鏡専門医による大腸カメラ検査を行っております。患者様の負担を最小限に抑えられるよう、心がけております。どうぞ安心してご来院ください。
クローン病の治療
主に、炎症を抑える治療を行います。症状が治まる寛解期をなるべく長く過ごせるように、寛解期になっても治療を中断せずに継続することが重要です。クローン病の場合、小腸と大腸の境目に炎症が起きることが多く、それぞれ炎症部位によって小腸型、大腸型、小腸・大腸型に分類されます。炎症箇所によっては、栄養療法が必要な場合があります。この場合、食事の内容によって症状が悪化することがあるため、医師の指示に従って特定の食事制限を行います。ただし、栄養が偏るのを防ぐため、食品の除外は必要最低限にします。
また、腸管の狭窄・穿孔・瘻孔・痔瘻・膿瘍がある場合は、手術を検討します。腸管の炎症が長期にわたって起こると、がん化する恐れがあるため、定期的に大腸カメラ検査を受ける必要があります。










